
CIRUGÍA BARIÁTRICA
Manga Gástrica
Sleeve gástrico en Estambul — gastrectomía vertical laparoscópica. Pérdida 60-70 % del exceso de peso. Seguimiento nutricional 12 meses. Desde 3.450 €.
desde €3,350 Todo Incluido
Trusted by 10,000+ international patients
JCIAccredited Hospitals
T.C.Ministry of Health Licensed
ISAPSBoard-Certified Surgeons
4.9 ★Trustpilot · 1,200+ reviews
15+ yrsYears of Experience
8,000+Procedures Performed
Obtenga Su Consulta Gratuita
Nuestro equipo médico revisará su caso y le enviará un plan de tratamiento personalizado en 24 horas.
Global Price Comparison
Save up to 82% in Istanbul
Typical all-inclusive prices by country. Sources: ASPS, RealSelf, major UK/US clinic rate sheets, 2025.
🇹🇷
Turkey (Istanbul)
desde €3,350
save 82%
🇬🇧
United Kingdom
desde €15,000
🇺🇸
United States
desde €18,500
🇮🇹
Italy
desde €10,000
🇩🇪
Germany
desde €10,000
Duración
1–2 hours
Anesthesia
General anesthesia
Hospitalización
3 nights
Back to Work
2 weeks
Tiempo de Recuperación
3–4 weeks
Results Visible
12–18 months
El sleeve gástrico (manga gástrica, gastrectomía vertical) es la cirugía bariátrica #1 en volumen mundial. Consiste en resecar el 75-80 % del estómago longitudinalmente — el estómago pasa de una bolsa a un tubo ("manga" o "sleeve" en inglés). La capacidad gástrica pasa de 1-1,5 litros a 150-200 ml. Los resultados son duraderos: pérdida media del 60-70 % del exceso de peso al año, estabilizada a largo plazo si cambio de hábitos alimentarios.
**Decisión médica seria:** el sleeve gástrico no es una "cirugía de moda" o una solución rápida para perder algunos kilos. Es una cirugía bariátrica con indicaciones médicas estrictas, riesgos reales, cambios alimentarios permanentes, y seguimiento a largo plazo obligatorio. La indicación debe ser médicamente justificada. Nosotros rechazamos los pacientes no indicados (IMC <32, ausencia de comorbilidades, sobrepeso transitorio).
**Turismo bariátrico responsable:** Estambul es un polo bariátrico mundial (más de 50 000 sleeves/año). Elegimos cirujanos digestivos certificados con alto volumen, clínicas JCI con UCI dedicada, y seguimiento nutricional adaptado al regreso del paciente al país de origen.
Nuestra clínica asociada: Supervisión médica: **Dr. Mustafa Ekrem Güleş**. Cirugía: cirujano digestivo bariátrico certificado. Clínica asociada certificada JCI con UCI y reanimación.
La técnica — gastrectomía vertical laparoscópica
**Vía laparoscópica (estándar):** 4-5 incisiones de 5-12 mm en el abdomen. Introducción de instrumentos laparoscópicos. Movilización del estómago. Utilización de una bujía calibradora (36-40 French) en el estómago para guiar la sección. Sección longitudinal del estómago con grapadora lineal mecánica desde la curvatura mayor — eliminación del 75-80 % del estómago (incluyendo el fondo gástrico — zona productora de grelina = hormona del hambre). Cierre mecánico por grapas quirúrgicas. Prueba de estanqueidad por prueba al azul de metileno. Drenaje. Cierre cutáneo.
**Pérdida de peso esperada:**
- A los 6 meses: 50 % del exceso de peso
- A los 12 meses: 60-70 % del exceso de peso (máximo)
- A los 18-24 meses: pérdida estabilizada
- A los 5 años: si cambio alimentario mantenido, pérdida 55-65 % mantenida. Si ganancia de peso secundaria: 30-40 % mantenida.
El desarrollo, paso a paso
Paso 1 — consulta bariátrica: confirmación de la indicación (IMC, comorbilidades, historial de fracasos dietéticos), evaluación psicológica, evaluación nutricional, información sobre los cambios alimentarios permanentes, discusión de las alternativas (balón gástrico, bypass).
Paso 2 — valoración preoperatoria COMPLETA: analítica completa, ECG, fibroscopia gastro-duodenal (eliminar Helicobacter pylori, hernia hiatal, patología gástrica), ecografía abdominal, consulta anestesia, consulta cardiológica si comorbilidades, consulta neumológica si apnea del sueño.
Paso 3 — preparación pre-op: dieta hipocalórica estricta 2-3 semanas pre-op (reduce el hígado, facilita la laparoscopia), parada de tabaco 6 semanas imperativa.
Paso 4 — intervención bajo anestesia general. Duración 1-2h. Hospitalización 2-4 noches (vigilancia post-op estricta en UCI 24h, luego habitación 2-3 días).
Paso 5 — progresión alimentaria estricta:
- **Días 1-7**: líquidos (agua, caldos, zumos claros)
- **Semanas 2-4**: alimentos mixados, cremas
- **Semanas 4-6**: alimentos blandos (pescado, huevos, verduras cocidas)
- **Semanas 6-8**: vuelta progresiva a alimentos sólidos texturados
- **Permanente**: bocados pequeños, masticación prolongada, comer lentamente, no beber durante las comidas
La recuperación
Semana 1
Hospitalización 2-4 noches. Dolor postoperatorio moderado. Alimentación líquida estricta. Marcha obligatoria al levantarse (prevención trombosis). Profilaxis anti-coagulante 14-21 días. Vuelta a casa J+3-5 si postoperatorio simple.
Semanas 2-4
Alimentación mixada, luego blanda. Pérdida de peso rápida (5-10 kg los primeros 30 días). Fatiga transitoria.
Meses 1-6
Alimentación sólida progresiva. Pérdida de peso constante (4-8 kg/mes). Nuevos reflejos alimentarios a instalar.
Meses 6-12
Pérdida de peso máxima. Acción de los suplementos vitamínicos obligatoria: multivitamínico cotidiano, B12 (inyección mensual u oral), hierro si indicado, calcio + vitamina D, eventualmente zinc.
Años 2-5
Estabilización del peso si cambios alimentarios mantenidos. Seguimiento nutricional anual indispensable.
Los riesgos y las expectativas realistas
Riesgos honestos: fístula de la línea de grapas (1-2 % — complicación MAYOR que requiere drenaje endoscópico, a veces reintervención, a veces nutrición parenteral prolongada — por qué elegimos cirujanos de alto volumen), hemorragia post-op (2-3 %), estenosis gástrica (estrechez en la "manga" — tratamiento endoscópico si indicado), reflujo gastro-esofágico post-op (30-40 % — a veces de novo tras sleeve, tratamiento IPP, raramente requiere conversión en bypass), ganancia de peso secundaria si no hay cambios alimentarios (10-20 % de pacientes a 5 años), deficiencias nutricionales si ausencia de suplementación (B12, hierro, vitamina D, calcio, zinc — seguimiento obligatorio), alopecia transitoria 3-6 meses post-op (pérdida rápida de peso — reversible), piel distendida tras la pérdida de peso (cirugía reparadora post-bariátrica necesaria 12-18 meses después — ver nuestras páginas body lift, brachiplastia, braquioplastia).
Lo que el sleeve gástrico hace: reduce durablemente la capacidad gástrica, reduce la grelina (hormona del hambre), permite pérdida de peso duradera, resuelve frecuentemente la diabetes de tipo 2 (remisión 60-70 % casos), mejora la HTA, la apnea del sueño, las lipidaciones, calidad de vida.
Lo que el sleeve gástrico NO hace: no es una solución "mágica" sin esfuerzo (cambios alimentarios permanentes indispensables), no es reversible (resección gástrica definitiva), no es una solución a los trastornos alimentarios psicológicos (bulimia, hiperfagia emocional — evaluación psicológica pre-op crítica), no corrige la piel distendida tras la pérdida de peso (cirugía reparadora posterior), no previene la ganancia de peso si los hábitos vuelven (disciplina mantenida).
Quién es candidato/a
Conviene a: 18-65 años, IMC >35 (obesidad clase II) o >30 con comorbilidades graves (diabetes, HTA, apnea, dislipidemia, osteoartritis invalidante), historial de fracasos dietéticos documentados, motivación estable, comprensión de los cambios alimentarios permanentes, aceptación del seguimiento nutricional de por vida, ausencia de trastorno alimentario activo, ausencia de adicciones activas.
No conviene a: IMC <30, trastornos alimentarios activos (bulimia, anorexia), alcoholismo o adicción activa, depresión mayor no tratada, enfermedad de Crohn en el estómago, antecedentes de cirugía gástrica compleja, embarazo o deseo de embarazo próximo (<1-2 años post-op preferible), hernia hiatal muy grande (sleeve puede empeorar el reflujo — bypass preferible en este caso), expectativas irrealistas ("-40 kg en 3 meses", "sin cambios alimentarios").
Por qué Estambul
Precios locales España: 8.000-13.000 € privado. Reembolsado por seguridad social si criterios estrictos (IMC >40 o >35 con comorbilidades + protocolo multidisciplinario 6 meses).
México privado: 6.000-10.000 USD. Colombia: 4.500-8.000 USD. Argentina: 5.500-9.500 USD.
Con nosotros: desde 3.450 € (sleeve gástrico laparoscópico). Todo incluido: cirujano digestivo bariátrico certificado (alto volumen >500 sleeves/año), clínica JCI con UCI, anestesia, 2-4 noches hospitalización, valoración pre-op completa, profilaxis anti-coagulante, medias anti-trombosis, nutrióloga para plan de alimentación post-op, seguimiento 12 meses.
Por qué no el sleeve gástrico "de 1.800 €"
El segmento low-cost realiza sleeves sin valoración pre-op adecuada (fibroscopia saltada — Helicobacter pylori o hernia hiatal no diagnosticada = complicaciones post-op), con cirujanos de bajo volumen (<100 sleeves/año — técnica menos segura, más complicaciones de fístula), sin UCI dedicada (gestión de fístula o hemorragia grave imposible), sin seguimiento nutricional (déficit B12 = neuropatía irreversible, déficit hierro = anemia grave). Las revisiones de complicaciones de sleeve son las más graves de la cirugía bariátrica — mortalidad aumentada si fístula grave mal tratada. Con nosotros: cirujanos digestivos certificados de alto volumen, valoración pre-op completa, UCI dedicada, seguimiento nutricional estructurado.
Seguimiento en español 12 meses
Coordinadora hispanohablante. Control antes del regreso. WhatsApp para gestión alimentación progresiva, pérdida de peso, suplementos, dudas. Controles regulares. Seguimiento nutricional con plan alimentario individualizado.
Tu presupuesto gratuito
Envía por WhatsApp: peso, altura, IMC. Historial de peso (peso máximo, historial dietético, tomas de peso y pérdidas anteriores). Comorbilidades (diabetes, HTA, apnea, dislipidemia, articulares). Medicamentos actuales. Antecedentes quirúrgicos abdominales. Hábitos alimentarios actuales (bocados, alcohol, tabaco). Motivación. Respuesta en 24h con evaluación de la indicación (aceptación o rechazo honesto si no indicado), duración estancia (7-10 días), presupuesto todo incluido.
¿Qué está incluido?
Traslado VIP al aeropuerto (ida y vuelta)
Alojamiento en hotel 4 estrellas asociado
Traductor profesional con soporte 24/7
Todos los gastos hospitalarios y quirúrgicos
Análisis de sangre preoperatorios y consulta médica
Anestesia (general o local según necesidad)
Medicación postoperatoria y kit de cuidados
Consultas de seguimiento durante 1 año
Coordinador personal del paciente por WhatsApp (24/7)
No Incluido
Vuelos internacionales a/desde Estambul
Noches de hotel adicionales fuera del paquete
Gastos personales (minibar, spa, compras)
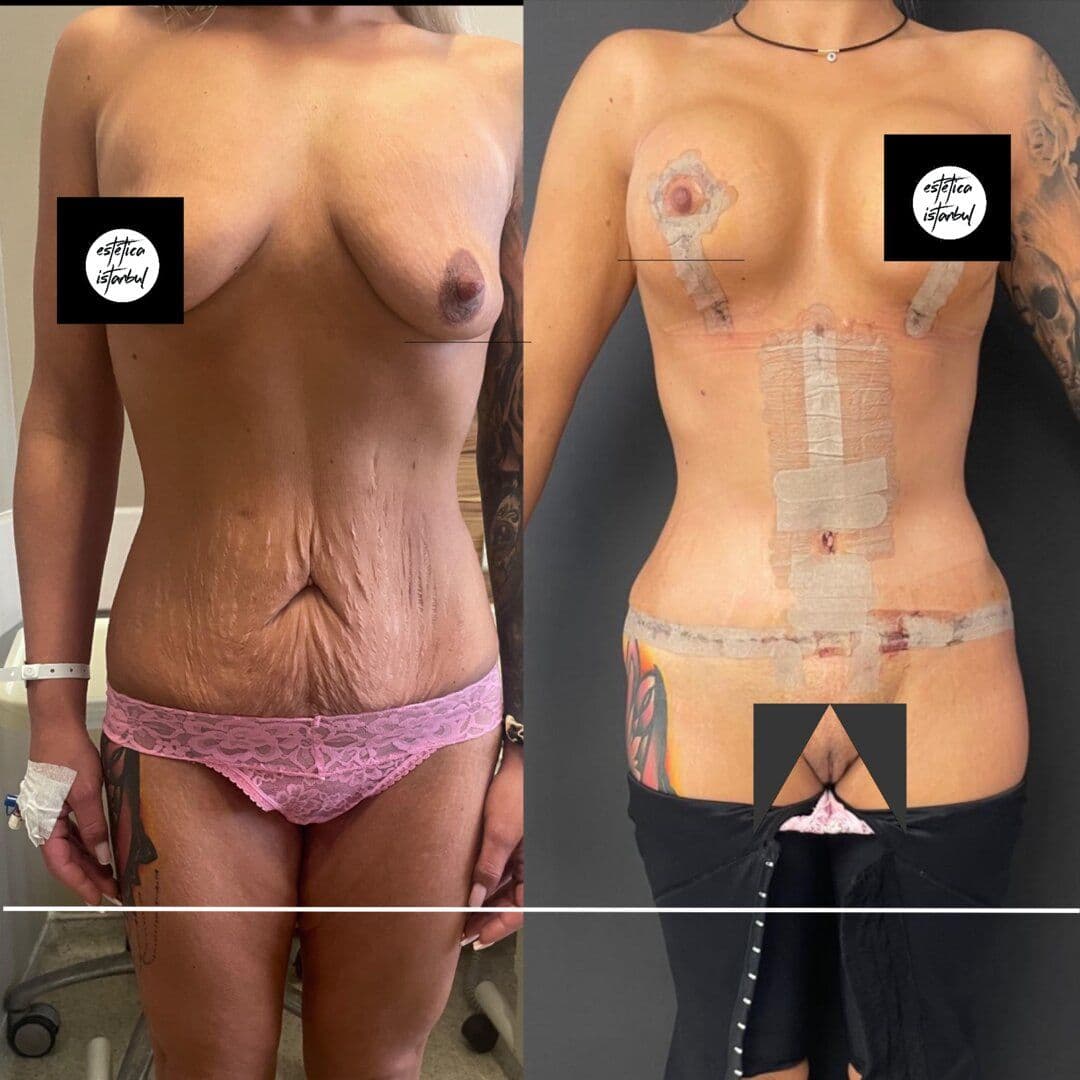
Resultados Reales
Antes y Después
Deep Dive
All articles →Further Reading
Medical Tourism
¿Qué cirugía adelgaza de verdad? Referencias honestas
La cirugía plástica no sustituye a perder peso. Bien usada, mejora contornos que el gimnasio no logra esculpir.
Medical Tourism
Lifting facial fallido: lo que hay que saber
Un lifting fallido es raro pero serio. Este análisis presenta las señales típicas y las opciones de corrección disponibles.

Medical Tourism
Acreditación JCI: por qué importa de verdad en turismo médico
La acreditación JCI no es una pegatina de marketing. Es el resultado de una auditoría in situ de varias semanas hecha por un organismo estadounidense independiente. Esto es lo que significa para ti como paciente.